
封面來源:我院透析室
最初的那一天是2022年7月。
“石院長,肌酐1000多,必須透析嗎?”
山西晉城的牛女士,兩年前第一次給我留言,就把我問得心中一緊!
那一瞬間,我想起了十幾年以前見過的那些慘劇。當年國家並未將尿毒症透析納入大病醫保,大多數尿毒症患者透析透不起,只能無奈走向死亡。當時問我這個問題的那些患者,幾乎都已經不在了。
即使是如今,透析費用已經不是生存障礙,但1000多的肌酐值,如果不透析依然可以隨時要人命。
我驚奇道:“你肌酐1000多了,醫生都沒讓你透析嗎?”
“已經透析了,透析半年了。”牛女士答道。
聽到這句話我才放下心來,還好,不是一位喜歡硬扛的患者。尿毒症本身不致命,但硬扛尿毒症卻是致命的。
只是她透析後肌酐仍有1000多,說明透析不充分。果然進一步詢問得知,牛女士的透析充分性很差,消化系統、神經系統都在遭受毒素攻擊,惡心嘔吐、頭暈失眠。肌酐在剛透析時是700多,卻越透越高,已經達到了1254μmol/L。
所以牛女士對透析失去了信心和耐心,問我能不能脫離透析。
脫離透析的機會大小,隨透析時間呈下降趨勢。
當今我國尿毒症患者透析時的平均腎小球濾過率在10左右,要脫離透析就需要將腎小球濾過率恢複一部分,並使其長期保持在8以上的水平。這就意味著:
1.透析3個月之內如果及時阻斷進展因素並恢複腎髒血供,有較大概率改善腎功能、脫離透析;
2.透析6個月時,像牛女士這樣的時間,一方面是腎髒在這半年發生了大面積的纖維化,另一方面是透析也在加速腎髒的不可逆性病變的速度,這就讓脫離透析的概率,變得方差極大(個體差異大);
3.透析12個月以上時,機會渺茫,不建議嘗試,更建議穩妥地規律透析。
進一步詢問病史時,我發現牛女士的腎髒有一個優勢:
她在第一次透析前伴有心衰,而且血壓高達170/100mmHg,這說明有明顯的進展因素。有明顯的進展因素就好說,這意味著腎髒損傷是新的,容易恢複。就怕腎髒損傷變舊了:那時病因已經消退,而是腎髒逐漸自我凋亡的結果,那更棘手。
然後牛女士對我說:“透析並發症實在是受夠了,哪怕只能脫離透析一年,那也值!”
進醫院大門後,緊急安排她透析,並給予對症治療,先把並發症穩住。透後肌酐仍然高達520μmol/L:

牛女士的腎髒,缺血較重、炎症較輕。治療方針以活血爲主、抗炎爲輔。
在治療的前三周,她的肌酐值升升降降:透析那一天就降一些,不透析的那兩天就升一些。而每次升高後的肌酐值,都比上一次更低,呈現螺旋下降。
三周後,即使在不透析時,並發症和肌酐值也穩定在了安全範圍,肌酐始終沒超過500,于是不再透析,好轉出院。
複診時,拔除了透析管,脫離透析。到此時,一切都在預料之內,都在患者群體的平均值附近。
然後,神奇的個體化差異就顯現出來了:
連續2年,牛女士的肌酐進行性降低!直到今天依然在呈現下降趨勢。
最近這次複診,肌酐降到了226:
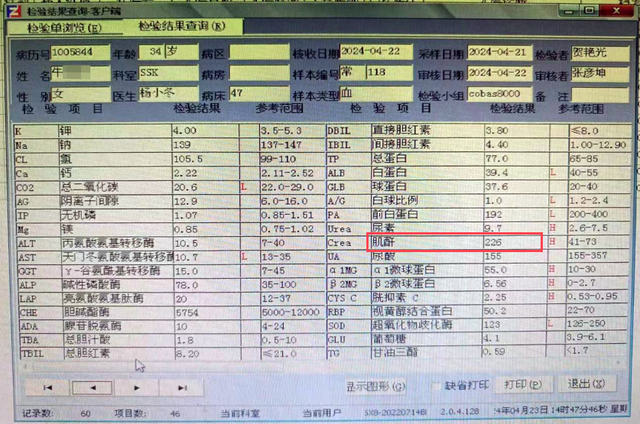
這就超出了目前腎髒病學的認知了。
新發腎衰竭得到緩解是正常的,七八個月後仍能得到緩解是難得的、值得慶祝一番。
然而似牛女士這般的尿毒症透析患者,在兩三年之後,仍然表現爲腎功能進行性恢複,在全球各大醫療機構發表的嚴謹的臨床試驗中從未有過。
就連理論上,也很難解釋她:理論上,活動性病變在1個月後會轉爲慢性化病變,時間越長,可逆性病變越少。腎髒細胞是能再生不假,但再生能力較差,再生速度往往比不過凋亡速度,怎麽就出現了持續數年的逆轉?
目前全球各大學術期刊的數據,對慢性病變觀測到的最好情況是腎小球的再生速度與凋亡速度持平——這意味著,腎衰竭/尿毒症在得到控制後,最好的理想狀態是腎功能既不恢複、也不惡化,就這樣靜止下去(這已經很難做到了)。
但是,理論是理論,實踐是實踐,實踐是檢驗真理的唯一標准。腎科大夫只要收治的腎衰竭/尿毒症患者達到一定數量,總會發現自己的患者中有那麽幾例腎功能持續數年逆轉的神奇案例。
這樣的案例,在生理病理中還找不到理論機制。希望生物學者們將科研資源在這個方向上傾斜一下,也許能找到它恢複的機制。一旦新的理論機制被生物學家發現了,那麽臨床專家就有機會將個例轉變爲常規。
最後,還是祝賀牛女士,正如您的姓氏一樣:牛!前三周的療效,按部就班沒多少特殊之處;後續數年的持續恢複,那真正是被潛在未知理論選中的天選之人!
