生活條件的改善和飲食習慣的變遷使得糖尿病及其相關的健康問題正逐漸成爲公衆關注的焦點,作爲該病診斷和日常監測的核心指標,血糖水平無疑是患者和家屬最爲關心的數據之一。
但在解讀這些血糖數據時,許多人卻往往容易陷入過度的恐慌和不必要的焦慮之中,這種心理狀態反而可能對疾病的控制産生負面影響,就像最近診室遇到的一位劉先生。

劉先生作爲管理層平日忙于工作對自己的身體健康很少關注,最近在單位組織的體檢中得知自己的空腹血糖值偏高達到了6.8mmol/L(正常值的上限6.1mmol/L),這讓他生心生恐懼,家裏沒有相關的病人,怎麽自己就成了糖尿病呢。
由于對這方面知識了解不足,劉先生開始在網上搜索相關信息,他看到了許多關于糖尿病的嚴重後果和治療方法,其中不乏一些關于藥物治療的內容。在恐慌的驅使下,劉先生決定自行購買一些降糖藥物來服用,希望能迅速降低自己的血糖。
經過半個月的服藥似乎並沒有帶來他期望的效果,反而偶爾會出現頭暈、乏力等身體不適。這些症狀讓劉先生更加恐慌,他覺得自己的病情可能更加嚴重了,于是他前來就醫。

醫生詳細詢問了劉先生的病史、家族史以及他自行服藥的情況,在得知劉先生自行服用降糖藥之後,醫生嚴肅地告訴他這樣做是非常危險的,因爲不同的藥物有不同的適應症和副作用,沒有醫生的指導就自行服藥可能會對身體造成損害。
爲了更准確地了解他的胰島功能是否正常,以及他的血糖水平是否達到了糖尿病的診斷標准,醫生爲他安排了一系列的檢查,包括糖化血紅蛋白(HbA1c)、餐後兩小時血糖以及胰島功能檢測等。
在等待檢查結果的過程中,劉先生又開始各種焦慮,他擔心自己的病情嚴重,擔心自己需要長期服藥甚至注射胰島素,擔心以後家人怎麽辦。
當檢查結果出來後,醫生告訴劉先生他的糖化血紅蛋白是5.2%在正常範圍內,餐後兩小時血糖也沒有超標,胰島功能也基本正常。
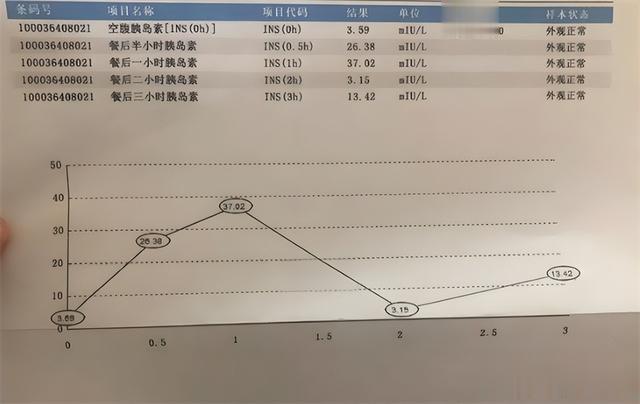
這就讓劉先生不解了,他從手機調出當時體檢報告的血糖數值,明明是大于自己從網上查的正常值的啊。醫生解釋說他的血糖雖然偏高一點,但還沒有達到糖尿病的診斷標准,目前屬于糖尿病前期,也就是常說的“糖耐量受損”。
聽到這裏,劉先生松了一口氣,但緊接著又擔心起來:“那我需要吃藥嗎?不吃藥的話血糖會不會繼續升高?”
醫生表示,根據目前的檢查結果來看你的血糖並沒有超過需要用藥的範圍,可以先通過調整生活方式和飲食習慣來控制血糖,定期監測血糖和體重,如果發現血糖持續升高或體重明顯增加,就需要及時來醫院複診,通常這類情況只要能做到“管住嘴、邁開腿”,問題都不是很大,不要過多的焦慮。
聽到這個結果,劉先生松了一口氣,他感激醫生的專業建議,也爲自己之前的恐慌和亂吃藥感到後悔。
離開醫院時,劉先生深刻認識到調整生活方式和飲食習慣對控制血糖的重要性,他積極采納了醫生的建議努力付諸實踐。幾個月後他再次來到醫院複查,血糖值已經降到了正常範圍內。
劉先生的經曆並非個例,生活中像他這樣通過非藥物幹預同樣將血糖控制在理想範圍內的人不在少數,本期我們就來詳細探討一下,當血糖處于哪些範圍時大多不需要立即用藥,我們該如何科學、理性地對待管理和控制這件事。
 一、血糖在什麽範圍內,通常不需要服藥?
一、血糖在什麽範圍內,通常不需要服藥?糖尿病作爲一種危害性極強的慢性疾病,其對身體的損害是多方面的,如對心血管系統、神經系統和腎髒的損害等。當血糖水平超過正常範圍時很多人會立即想到通過藥物來降低血糖,事實上並不是所有血糖超標的情況都需要立即用藥。
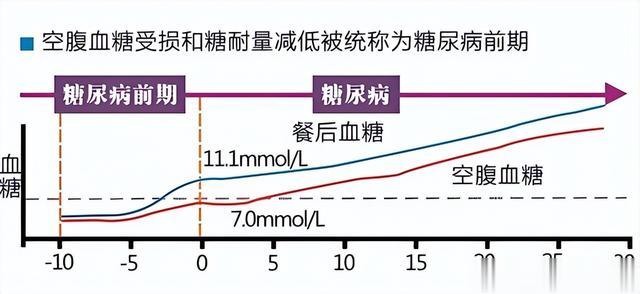
那血糖在什麽範圍內,通常不需要服藥呢?我們需要先了解血糖(GLU)的正常值,也就是健康群體在空腹情況下GLU應位于3.9mmol/L到6.1mmol/L之間,飯後2h的GLU則不應超過7.8mmol/L。

如果超過了這個正常值的範圍但又沒有達到糖尿病(DM)的診斷標准(空腹GLU超過7mmol/L,飯後2h的GLU超過11.1mmol/L)時,就被認爲是DM的前期,它就像是正常與疾病兩者的一個過渡期。
現階段DM前期診斷主要依據WHO的標准,包括兩種情況即空腹血糖受損(空腹GLU位于6.1mmol/L到7.0mmol/L之間,飯後2h的GLU不超過7.8mmol/L)和糖耐量異常(空腹GLU不超過7mmol/L,飯後2h的GLU位于7.8mmol/L到11.1mmol/L之間)。
近年來隨著檢測技術的進步,HbA1c(糖化血紅蛋白)也被用作該階段的診斷標准之一,其正常值應不超過5.7%,而在5.7%至6.5%之間被視爲DM前期的可能。

在我國進行的一項長期專項研究中,研究人員通過對照實驗篩選了576例糖耐量受損(IGT)患者作爲研究對象。其中76%的患者接受了包括飲食調整和運動在內的生活方式幹預,而剩余的24%患者則作爲對照組未接受任何特殊的幹預措施。經過六年的積極生活方式幹預後,研究人員對這些受試者進行了長達三十年的嚴密隨訪觀察。
結果與對照組相比,接受幹預的患者在DM發病時間上有了顯著延遲,中位延遲時間約4年;心血管事件發生風險及死亡率、微血管病變發生率均降低了約三分之一,全因死亡率降低了約四分之一,平均預期壽命增加了約十七個月。

這也就說明該階段是一個能否逆轉糖尿病的關鍵轉折點,如果在這個進展爲DM前的高危階段不加以幹預,隨著時間的推移會不可避免地罹患DM,而且這部分群體還是心腦血管疾病、腎病甚至各類癌症的高危人群。如果進行適當的非藥物幹預(如控制飲食、增加運動等)有可能逆轉爲正常血糖或延緩糖尿病的發生,並降低罹患其他相關疾病的風險。
所以當空腹GLU位于6.1mmol/L到7.0mmol/L的範圍內,多數情況下不需要服藥,一般可通過適當的生活方式幹預,包括合理的飲食調整和適宜的運動計劃。
其中,合理的飲食調整即選擇營養均衡、熱量適宜的食物(攝入碳水化合物:脂肪:蛋白質≈5:3:2),多吃富含膳食纖維的食物(如蔬菜、水果和全谷類等);減少高糖、高脂和高鹽食物的攝入,建議在烹饪過程中推薦選擇使用植物油,並攝取那些富含健康的多不飽和與單不飽和脂肪酸的食品,嚴格控制飽和脂肪酸和反式脂肪酸的攝入,每日限鹽5克。

而適宜的運動計劃主要推薦多樣的運動形式(如負荷訓練、阻力訓練結合有氧運動等)聯合幹預,這樣可以增強肌肉力量、改善體型,並提升心肺功能和耐力,每周至少要運動2.5小時,避免長期久坐以保持身體的活躍狀態。
同時還需充分考慮患者的特異性,有些前期患者可能疊加了肥胖、胰島功能不全等風險因素,這會增加患者發展成糖尿病或是出現並發症的風險,他們的血糖管理就變得更加複雜,需要結合實際情況在醫生的指導下,制定個性化的治療和管理方案。
 二、什麽情況下需要用藥,怎麽選?
二、什麽情況下需要用藥,怎麽選?對于Ⅱ型糖尿病前期患者來說,若通過以上生活方式幹預六個月後血糖仍未達標;
或是年齡在25歲至59歲之間、身體質量指數大于32.5 kg/m2的人群,以及有妊娠期糖尿病的女性,無論生活方式幹預能否降低GLU值,均可考慮啓動藥物聯合幹預治療。
在藥物選擇上,二甲雙胍、α-糖苷酶抑制劑、SGLT2i(鈉-葡萄糖協同轉運蛋白2抑制劑)、GLP-1RA(胰高血糖素樣肽-1受體激動劑)等藥物均被證實能有效降低該類病症前期人群發展爲DM的風險。

如一些隨機開放實驗表明,通過每周2.4mg的司美格魯肽,在爲期476天的療程後約百分之八十四的糖尿病前期受試者HbA1c恢複到正常水平;每天服用3mg利拉魯肽,治療1120天治療者風險降低約百分之四十;替西帕肽幹預治療548天後治療者風險降低約百分之三十等。
TOPDIABETES中指出:與單純接受生活方式幹預組相比,接受每天850毫克的二甲雙胍和每天15毫克的吡格列酮聯合治療半年的患者進展爲糖尿病的風險降低約百分之七十;而如果在接受這兩類藥物聯用的同時再加入GLP-1R(如每周1.5毫克的度拉糖肽、每天1.2毫克的利拉魯肽等)藥物進行聯合用藥半年,治療者風險降低約百分之八十八。
在用藥時,應遵循個體化治療原則,根據患者的病情、年齡、性別、合並症以及藥物代謝能力等因素來選擇最合適的藥物和劑量。
如像一些合並有慢性腎髒病或是心力衰竭的患者來說就可以選擇達格列淨(一種SGLT2抑制劑)來治療,研究發現與安慰組相比此類藥物可降低治療風險約三分之一,在降糖的過程中通過增加尿糖的排泄來減輕腎髒負擔,並有助于改善心血管功能;
而對于非酒精性脂肪肝的DM前期患者來說,吡格列酮(一種噻唑烷二酮類藥物)可能是一個優選的治療方案,該類藥物除了可以改善胰島素敏感性和降低血糖的作用外,還能夠通過改善脂肪代謝和減少肝髒脂肪堆積來減輕非酒精性脂肪肝患者的病情。治療應從小劑量開始,逐步調整至理想效果,並密切監測藥物可能引起的副作用。

在糖尿病(DM)的管理中,除了生活幹預和藥物治療之外患者的自我管理能力也是非常重要的。多項研究發現,DM與超重和高甘油三酯存在密切的關系。
對于超重或肥胖的患者來說通過合理的體重管理,可以顯著改善胰島素抵抗和β細胞功能進而降低DM的發病風險,針對此類患者設定一個短期減重目標是非常必要的,推薦在半年內減輕體重的百分之十,並持之以恒;而對于高甘油三酯患者依據自身情況建議在醫生指導下服用貝特類藥物,以降低心血管疾病及DM的發病率。
同時,也要做好定期體檢,它能夠直觀地反映身體狀態,以便讓我們更好地了解自己的健康狀況,並采取相應的措施進行幹預和管理。

總而言之,血糖的管理是一個長期且持續的過程,其水平的波動受到多種因素影響,在面對在面對數據時應保持理性和科學的態度,過度恐慌或掉以輕心都不利于疾病的管理。
對于在醫學診斷標准與血糖正常值之間範圍內的患者來說,可以先通過改善生活方式和飲食習慣(如均衡飲食、適量運動)來有效地控制血糖水平,切勿像案例中劉先生一樣過于憂慮,私自用藥。
當以上方式無法使血糖達到理想水平時,藥物治療是必要的,患者應遵循醫生的建議,按時按量服用藥物,以確保血糖得到有效控制。
參考文獻:[1]莊前玲,郭桂芳,李湘萍.糖尿病前期的臨床研究進展[J].中華護理雜志, 2011, 46(8):3.DOI:10.3761/j.issn.0254-1769.2011.08.043.
[2]方朝晖,趙進東.糖尿病前期管理的認識[J].中國臨床醫生雜志, 2013(10):3.DOI:10.3969/j.issn.1008-1089.2013.10.002.
[3]國家老年醫學中心,中華醫學會老年醫學分會,中國老年保健協會糖尿病專業委員會.中國老年糖尿病診療指南(2024版)[J].中華糖尿病雜志, 2024, 16(02):147-189.DOI:10.3760/cma.j.cn115791-20240112-00020.
[4]鞏秋紅,李光偉.生活方式幹預降低糖耐量受損人群發病率和死亡率:大慶糖尿病預防研究30年隨訪結果[J].中華內科雜志, 2019, 58(8):1.DOI:10.3760/cma.j.issn.0578-1426.2019.08.101.


看這篇文章,所以人都要有耐心,沒有耐心是看不完這篇宏大巨作的,要認真還要加耐心才行。
別怕!多了解血糖,找醫生咨詢,控制飲食,生活有希望
血糖高不等于就是糖尿病?我單位有幾十年血糖高者,年齡都90多歲了。
沒事兒的 我有一段時間空腹血糖超標了在6.8左右吧 後來控制一下就回到5.9了
空腹血糖高?別怕!醫生是你的朋友,不是嚇唬你的怪獸