我國現存尿毒症患者中,人數最多是腎小球腎炎;
腎小球腎炎中,人數最多的是IgA腎炎(占50%);
IgA腎炎中,人數最多的是局竈節段性腎小球硬化型IgA腎炎(占70%)。
打住,不再往下分了,「局竈節段性腎小球硬化型IgA腎炎」這個病的名字已經夠長了,再往下分,就有讀者埋怨我寫得太難懂了。
學術界也嫌棄「局竈節段性腎小球硬化型IgA腎炎」這個名字太長,于是簡稱其爲S1(Sclerosis 1,也就是硬化1)。
咱們今天就來談談尿毒症來源的主力軍:
S1型IgA腎炎的緩解之法
有興趣的可以看看S1具體是啥病:
人體受到病菌刺激後,會合成異常的IgA(免疫球蛋白A,異常表現爲缺失了半乳糖),這些異常的免疫球蛋白A隨血液循環進入腎髒血管,導致了腎小球毛細血管的局部(局竈性)出現了一段一段的(節段性)硬化。硬化如果發展擴大下去會使整個腎髒硬化、喪失腎功能。
也就是說,S1的全稱是:局竈節段性腎小球硬化型半乳糖缺陷免疫球蛋白A腎炎。
不用專門記這個。
IgA腎友們如果看到自己的病理報告上寫著:局竈節段硬化型,就是它了。
這種IgA腎病,尿蛋白高、發展快、預後差,用藥後很少能有患者治療達標(尿蛋白0.3g以下),所以尿毒症發生率很高。
對了,經常有IgA腎友疑惑:有的醫生說尿蛋白控制目標值是0.3g、有的醫生說是0.5g,到底是哪個?
近日 AJKD(《美國腎髒病雜志》)發表了一個答案:如果初始尿蛋白超過1g,這種患者更嚴重,尿蛋白降至0.5g是不夠的,需要降至0.3g以下才安全。
我們今天重點講的是這項研究,腎科權威期刊KI(《腎髒國際》)發布的:

研究納入了來自歐洲55個醫療中心的1147位IgA腎病患者,中位隨訪時間4.7年。
結果發現:
S1腎病有2個亞型:足細胞肥大、黏連病變。
這兩個亞型,單用普利/沙坦類藥物是不行的,需要聯用激素+普利/沙坦類藥物,才能避免80%的患者在10年內發生腎功能惡化。
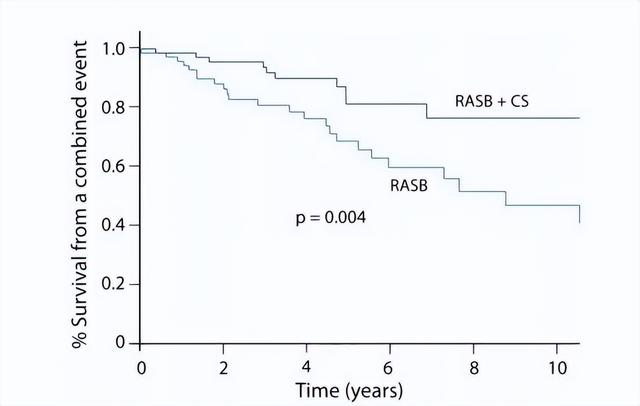
這裏的腎功能惡化包括:尿毒症、腎移植、透析、腎功能減半、血肌酐翻倍。本研究中,16%的患者發生腎功能惡化,12%惡化到了尿毒症。
這項研究解開了一個困惑腎髒病界半個多世紀的難題:
自從人類在1968年發現IgA腎病以來,至今56年了,始終確定不了:激素對IgA腎病到底有沒有益處?
一部分患者有效,一部分無效,無效的那部分還承擔了很大的副作用,讓醫生在用藥時非常糾結。
這項研究回答了是什麽讓醫生這麽糾結:
原來只有IgA腎病中的一部分:足細胞肥大和黏連病變的S1型IgA腎病,用激素可獲益。
非特異性病變的IgA腎病不宜用激素。
當然,獲益最大的一批患者,還是不夠理想:10年內仍有20%的患者發生了腎功能惡化。
這表明對于有進展風險的IgA腎病,只用激素+普利/沙坦類藥物還是不夠。
需要酌情考慮聯用:
1.普利/沙坦類藥物
2.激素
3.列淨類藥物
4.活血通絡化瘀的中醫藥(丹參、益母草、白花蛇舌草、地龍、莪術、豬苓等,辨證加減)
5.必要時可考慮聯用非奈利酮
多管齊下,才能使這部分有進展高風險的IgA腎病患者最大程度獲益。
IgA腎病多發病于青年人,10年惡化20%、20年惡化40%是不可接受的,需要全方面地阻斷IgA腎友的各條損傷通路,才能達到慢性腎髒病管控的最終目標:有生之年不進展至尿毒症!
